Содержание
Коклюш — острое инфекционное заболевание, для которого характерен длительный, навязчивый, преимущественно сухой кашель. 1
Причина и патогенез заболевания
Возбудителем заболевания является бактерия Bordetella pertussis, или коклюшная палочка. Основной путь передачи инфекции — воздушно‑капельный. 1
Заражение обычно происходит внутри одной семьи или в детском коллективе. Для передачи инфекции необходим тесный и длительный контакт с больными или носителями коклюшного микроба. Источником инфекции может стать человек в инкубационный, катаральный или спазматический период
Бактерии Bordetella pertussis с вдыхаемым воздухом проникают в гортань, бронхи и альвеолы человека и заселяют их. Продукты жизнедеятельности коклюшной палочки повреждают слизистые оболочки дыхательных путей, воздействуют на кашлевые рецепторы, запуская кашлевой рефлекс. Затем из‑за длительного раздражения рецепторов в кашлевом центре головного мозга формируется очаг повышенной возбудимости. Следствием его гиперчувствительности становятся приступы кашля. Они могут возникать даже при незначительном воздействии на кашлевые рецепторы. Причём в качестве раздражителей могут выступать факторы, которые обычно не вызывают кашлевой рефлекс. Например, прикосновения или болевые ощущения. 1
Возбуждение из кашлевого центра со временем распространяется на соседние центры. Так, вследствие возбуждения рвотного центра приступы кашля заканчиваются рвотой. Активность сосудистого центра повышает артериальное давление, приводит к спазму сосудов, нарушает мозговое кровообращение и вызывает отёк мозга. Ответной реакцией центра скелетной мускулатуры становятся судороги. 1
Формы заболевания
Коклюш может принимать типичную и атипичную форму.
- Для типичной формы свойственна ярко выраженная клиническая картина.
- При атипичной форме симптомы заболевания стёрты или отсутствуют (т. н. бактерионосительство). 1
По степени тяжести выделяют лёгкую, среднетяжёлую и тяжёлую формы заболевания. Определяя степень тяжести коклюша, учитывают следующие критерии:
Течение коклюша может быть гладким и негладким. Негладкое течение сопровождает развитие осложнений, присоединение других острых инфекций, обострение хронических заболеваний. 1
Симптомы коклюша
Проявления коклюша меняются на разных этапах его развития. Выделяют 4 периода типичной формы коклюша:
Осложнения
Несвоевременное и неадекватное лечение может приводить к развитию бактериальных воспалительных заболеваний (пневмонии, плеврита, отита, синусита), бронхита, тяжёлых заболеваний лёгких. 2, 3
В результате судорожного кашля у младенцев возможно ущемление пупочной и паховой грыжи, выпадение слизистой оболочки прямой кишки. Приступы кашля и поражение сосудов приводят к носовым кровотечениям, кровоизлияниям в склеры глаз, высыпаниям в виде мелких красных пятен (петехии). 3
Со стороны центральной нервной системы возможны остановки дыхания, судороги, кровоизлияния и другие поражения головного мозга. 3
Диагностика коклюша
Характерная клиническая картина заболевания в период спастического кашля не создаёт затруднений в постановке диагноза даже без лабораторных тестов. Однако в катаральный период распознать коклюш достаточно сложно. Специалиста должны насторожить следующие характеристики кашля у больного:
В этом случае необходимо обследовать пациента. Большое значение имеет сбор анамнеза. Специалисту нужно выяснить, контактировал ли больной с длительно кашляющими людьми, были ли в его окружении случаи подтверждённого коклюша. 3
Пациента с подозрением на коклюшную инфекцию направляют на следующие лабораторные исследования:
- общий анализ крови с лейкоцитарной формулой (для подтверждения диагноза и оценки тяжести заболевания);
- ПЦР‑исследование мазка из зева (у детей и взрослых при кашле более 7–14 дней, но не более 28–35 дней);
- исследование крови на антитела к Bordetella pertussis (предпочтительнее у подростков и взрослых, болеющих более 4 недель);
- двукратное бактериологическое исследование мокроты или слизи с задней стенки глотки (не позднее 3 недели заболевания, до начала приёма антибиотиков). 1
Тяжёлые или осложнённые формы коклюша — основание для назначения инструментальных методов диагностики:
Лечение коклюша
Лечение коклюша проходит в 3 направлениях:
Лекарственная терапия может включать антибактериальные препараты, противокашлевые или муколитические средства для лечения кашля, иммуномодуляторы. 1, 3
Антибактериальная терапия может быть успешной в случае своевременного применения, то есть в катаральный период заболевания. В спазматический период антибиотики уже малоэффективны, их назначают в основном с целью предупредить бактериальные осложнения (например, пневмонию). 3
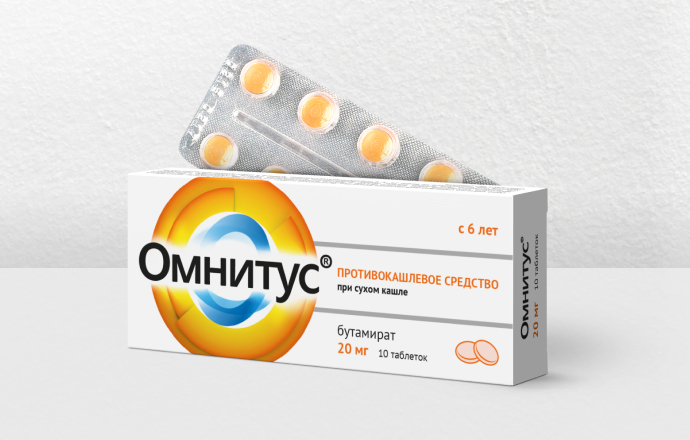
Для лечения кашля больным коклюшем рекомендуются противокашлевые средства центрального действия на основе бутамирата цитрата, например, Омнитус®. Бутамирата цитрат снижает активность кашлевого центра в головном мозге. При этом, в отличие от наркотических противокашлевых препаратов, не подавляет дыхательный центр, не вызывает привыкания и зависимости. 4
Существует 4 формы препарата Омнитус® для лечения сухого кашля:
Препарат облегчает течение коклюша, снижает частоту приступов кашля, облегчает дыхание, помогает справиться с гипоксией. Омнитус® начинает действовать уже через 30 минут после приёма⁵. Действие капель и сиропа продолжается до 6 часов, а таблеток с модифицированным высвобождением — до 13 часов. 4
В некоторых случаях коклюш сопровождается обильной трудноотделяемой, вязкой мокротой. Чтобы облегчить её отхождение, больному рекомендуют разжижающие средства (муколитики). 1
Пациентам с осложнениями со стороны нервной системы могут назначаться препараты противовоспалительного, противосудорожного, антигипоксического и мочегонного действия. 1
Для успешного лечения коклюша важно обеспечить следующие условия:
- щадящий режим — отсутствие внешних раздражителей, провоцирующих приступы кашля;
- прогулки на свежем воздухе;
- спокойное поведение больного;
- более продолжительный, чем обычно, сон. 3
Прогноз и профилактика
Прогноз для детей старше 1 года благоприятный. Наибольшую опасность коклюш представляет для пациентов 1‑го года жизни. Хотя случаи летального исхода у малышей достаточно редки, полностью такой риск не исключается. В группе риска — новорождённые и недоношенные дети, а также больные с различными сопутствующими заболеваниями и с наслоением других острых инфекций. 1
У детей, перенёсших тяжёлую форму коклюша, возможно развитие хронических бронхолёгочных заболеваний, отставание в нервно‑психическом развитии. 2
Лучший способ профилактики коклюша — вакцинация.
В нашей стране она проводится с помощью многокомпонентных вакцин, одновременно с вакцинацией от дифтерии и столбняка. Согласно национальному календарю, прививки от коклюша ставят детям в возрасте 3, 4, 5, 6 и 18 месяцев. 1
Существуют группы риска по заболеваемости коклюшем, которые особенно нуждаются в ревакцинации:
Список литературы
-
Коклюш у детей. Клинические рекомендации. 2019.
http://niidi.ru/ -
Маркова С.В. Клинический случай коклюша у ребенка раннего возраста // Вестник Северо-
Восточного федерального университета им. М.К. Аммосова. Серия: Медицинские науки.
2018. №3 (12).
https://cyberleninka.ru/ -
Сенягина Н.Е. Коклюш: современное состояние проблемы // Consilium Medicum.
Приложение: Педиатрия. 2012. № 3. С. 39—43.
https://omnidoctor.ru/ - Инструкция по медицинскому применению лекарственного препарата Омнитус®.
- Materazzi F., Capano R., D´Urso B., Visco A. Note terapeutiche sui butamirato citrato. Gazz. med. It. Arch. Sc. Med. 1984; 143; 229-232.